
«Ніхто цю діяльність не фінансує і від основних обов’язків нас не звільняє»
Ігор Бровченко працює в Інституті проблем математичних машин НАНУ. Він завжди займався математичним моделюванням, проте спеціалізувався на рухах водойм і атмосфери, оцінці забруднення навколишнього середовища ― наприклад, разом з колегами досліджував, як радіонукліди поширюються після аварії на АЕС у Фукусімі.
― Наприкінці березня ми з колегам звернулися до керівництва НАНУ і виявилося, що групи математичного моделювання інфекційних хвороб в Україні не існує, ― розповідає Ігор Бровченко. ― Ніхто з нас ніколи не займався епідеміологією, але ми розуміли, що це треба зробити, бо ніхто, крім нас, за справу не брався. Ми не були і досі не є фахівцями з епідеміології, але з точки зору математики епідеміологічні моделі, які ми використовуємо, не дуже складні, з ними можна швидко розібратися.
Офіційне розпорядження про початок роботи отримали від керівництва НАНУ в перші дні квітня. До групи входили вчені з різних інститутів ― наприклад, що займаються статистичними обчисленнями, механікою, фізикою, з КНУ імені Тараса Шевченка, з Інституту кібернетики, Інституту механіки, Інституту математики та інших. Для всіх епідеміологія була в новинку, тож спершу групу консультували експерти Академії медичних наук та Центру громадського здоров’я (ЦГЗ). З широкого списку час від часу долучалися багато хто, проте кількість задіяних постійно скорочується:
― Це не окремий проект і не окрема робота ― просто зібралися люди за інтересами і роблять це у вільний від роботи час, ― пояснює Ігор Бровченко. ― Ніхто цю діяльність додатково не фінансує і від основних обов’язків нас не звільняє.
Фінансову й інформаційну підтримку група отримала наприкінці 2020 року від Представництва UNICEF в Україні. Проте коштів від держави не було і немає, а на конкурсі від Національного фонду досліджень України проект не підтримали. Проте група вже випустила понад 30 аналітичних звітів.
Експертом з епідеміології Ігор Бровченко не став, та вивчив, як влаштовані процеси математичного моделювання загрози здоров’ю в інших країнах. Як приклад наводить Велику Британію, де є сильна школа з історією та власними напрацюваннями, що накопичувалися десятиліттями:
― Ковід ― це ж не єдина інфекційна хвороба, тож інструменти в інших країн є. У Великій Британії сильна школа моделювання епідеміологічних процесів виникла через колоніальне минуле: в африканських колоніях були свої інфекційні процеси, які треба було вивчати. Тож коли почалася пандемія, місцеві фахівці мали вдосталь інструментів і могли врахувати, наприклад, структуру населення, регіональний розподіл.

Як моделюють перебіг пандемії
Британська школа, про яку розповідає Ігор Бровченко ― група Фергюсона, що 16 березня випустила дослідження. У 20-сторінковому звіті команди Імперського коледжу Лондона звучало моторошне застереження: через бездіяльність вірус SARS-CoV-2 може спричинити 510 тисяч смертей у Великій Британії та 2,2 мільйони смертей у США. При цьому не враховано перевантаженість медичної системи, що також підвищує смертність.
«При відсутності будь-яких заходів з контролю або ж зміни поведінки окремих людей ми очікуємо досягнути піку щоденних смертей через три місяці, ― сказано в дослідженні. ― За такого сценарію R0 досягне 2,4 і ми передбачаємо, що 81% населення Великої Британії та США буде інфіковано».
Це спонукало владу зазначених та решти країн звернути увагу на проблему, що зароджувалася ― уряд Великої Британії змінив початкову стратегію «набуття колективного імунітету». При потребі 30% інфікованих у госпіталізації служба охорони здоров’я просто не витримала б. Математичні моделі можуть і помилятися. Наприклад, «Оксфордські розрахунки» прогнозували, що ще в березні половина населення Великої Британії могла вже бути інфікована. Проте це не так.
Згодом з’явилися математичні моделі для інших країн, у тому числі такі, що не тільки прогнозували, як буде розвиватися ситуація, а й показували дійсну картину того, що вже сталося. Наприклад, вчені порахували можливу кількість невиявлених випадків захворювання в Китаї ― близько 52% від усіх інфікованих. А для Південної Кореї створили модель-розслідування про те, як поширювався вірус і «пацієнтка 31», відвідавши церкву, вивела ситуацію з-під контролю. Варіанти досліджень з’являлися для різних країн ― наприклад, так виглядають звіти для Індонезії, Італії, окремих штатів США.
Дослідження показали, що загалом пандемія розвивається схоже до «іспанки» в 1918 році ― тоді деякі уряди так само закривали школи, забороняли публічні заходи та вводили карантин. Але через раннє послаблення обмежень, пандемія спалахнула з новою силою ― і це також ознака того, як поводиться і ковід.
Вирахування схожості з «іспанкою» та прогнози для різних країн переважно будуються на основі моделей типу SIR та їх розширень, що можуть мати різні ступені вдосконалення та різну кількість параметрів. Її також використовують і для моделювання перебігу пандемії в Україні.
SIR ― одна з найпростіших математичних моделей поширення інфекційної хвороби. У її основі ― розподіл людей на три категорії. Перша ― ті, хто не мають імунітету і ще можуть захворіти, тобто є сприйнятливими до інфекційного агенту (S від англійського susceptible). Друга ― ті, що вже є носіями інфекції (I від англійського infectious). Третя ― ті, хто вже одужали або ж ті, що померли і так само не можуть поширювати вірус (R від англійського recovered). Таку модель використовували, наприклад, для прогнозування лихоманки Денге та чуми свиней.
У цій моделі всі, хто ще не має імунітету, потрапляють у категорію S. З неї можна перейти в I, а звідти ― в R. «Дорогою» від I до R відбувається інфікування інших людей. Інтенсивність цього процесу позначають R0 ― кількість людей, що заразилися від одного інфікованого. Якщо цей показник близько 2,4, то кожні 10 людей заражають 24, ті заражають 57 і так далі. Саме так виникає експоненційне зростання кількості хворих. Ця модель показує, наскільки важлива самоізоляція та маски ― так на шляху від групи I до групи R ви можете не сприяти поширенню вірусу. Це звучить самоочевидно, проте для доведення ефективності самоізоляції також проводили математичне дослідження.
На практиці R₀ може змінюватися через особистий вибір кожного і кожної та заходи безпеки від влади. Коли R₀ опускається нижче 1, пандемія затихає. Проте, якщо не стримувати це значення менше 1, найімовірніше, спалахи будуть повторюватися. Вважається, що в середньому R₀ для SARS-CoV-2 сягає значення 2,5, і людина поширює вірус близько тижня. Це визначає динаміку моделі SIR. Розрахунки показують, що необхідно вакцинувати мінімум 60% населення.
Зміна R₀ є основною проблемою прогнозування перебігу пандемії ― значення різниться залежно від регіону, періоду, карантинних заходів. Та загалом є три параметри, що обмежують точність розрахунків: нерозуміння тривалості природного імунітету після перенесеної хвороби, невідомість кількості безсимптомних хворих та відсутність розуміння того, як вплине на розвиток пандемії поступове відновлення соціальних контактів. У перспективі модель SIR дуже чутлива до зміни параметрів, тож для її точності необхідно проводити регулярне тестування великої кількості людей, хоча параметри досі не є достатньо вивченими. Також вона може допомогти з визначенням сезонності вірусу та наявності перехресного імунітету через зараження слабшими коронавірусами, або ж прорахувати безпечні стратегії виходу з локдауну. Модель SIR також не враховує стан здоров’я людей до хвороби чи не передбачає еволюційні зміни вірусу (для виявлення поширення різних штамів є інша модель). Проте будь-яка модель типу SIR стверджує, що пандемію можна спинити вдома шляхами: коли більше не буде людей, сприйнятливих до інфекції або ж коли люди перестануть контактувати між собою.
Інші моделі використовують для вирахування безпечної дистанції. Наприклад, вчені порахували, що 1,5 метри може бути замало. При цьому перебування в закритому просторі точно не буде безпечним ― наприклад, у ресторані півсотні людей на такій дистанції можуть перебувати безпечно 2 години, а сто людей ― уже тільки 64 хвилини. Також вчені показали, що, всупереч міфу про те, що «ковід як грип», ризик заразитися ним вищий. А от коли 95% людей одягнуть маски, наслідки пандемії вдасться пом’якшити.

Про що говорить моделювання ситуації в Україні
Група математичного моделювання, якою керує Ігор Бровченко, створила вже 35 звітів. Прогнозувати вчені можуть хіба що на два тижні вперед ― на довші терміни передбачити поведінку вірусу неможливо. Наприклад, поява нового штаму може значно пришвидшити передачу вірусу і змінити картину захворюваності по країні.
У своїй моделі українські вчені працюють з 14 категоріями ― наприклад, «інфіковані, чий інкубаційний період триває» або ж «хворі з легкими симптомами» чи «люди, що потребують госпіталізації».
― В основі математичних моделей лежать дуже прості механізми, це базові речі. Інша справа це якість вхідних даних, ― говорить Ігор Бровченко. ― Наприклад, доволі легко вирахувати необхідний відсоток тих, хто перехворів, для наявності колективного імунітету. Але для цього треба знати точну кількість інфікованих, а такої інформації в нас немає. Ми ж розуміємо, що офіційні дані по кількості інфікованих значно нижчі, ніж реальні. Через експоненційний характер розвитку пандемії невеликі похибки в даних під час моделювання дуже впливають на достовірність передбачення.
Щоб мати уявлення про реальну кількість інфікованих, у деяких країнах проводять окремі серологічні дослідження, проте в Україні ― ні, хоча це дало б великий масив інформації. Ігор Бровченко каже, що виявити дійсну кількість людей, що перехворіли в Україні наразі можна тільки непрямими методами.. Наприклад, проаналізувавши надлишкову смертність та провівши розрахунки в окремих регіонах України за весну, літо та осінь можна вирахувати «коефіцієнт недовиявленої смертності від ковіду». Наразі за даними він стабілізувався на рівні близько 2-3 ― це означає, що виявили тільки половину чи третину дійсних випадків смерті від ковіду.
Значення надлишкової смертності подекуди перевищувало офіційні дані по смертності від ковіду втричі ― наприклад, у Запорізькій області у вересні виявили 141 випадок, зарахований до надлишкової смертності, а в офіційній статистиці від ковіду померли 45 людей. У Львівській області 700 випадків надлишкової смертності, відповідно, при 165 померлих від ковіду в тому ж таки вересні. В інші місяці різниця коливалася залежно від кількості виявлених випадків, але восени тенденція до такої пропорції стабілізувалася. Загалом у вересні в Україні від ковіду за офіційними даними загинули 1715 осіб, що становить третину (28,9%) від надлишкової смертності (5942 людей). Вчені припускають, що решта 70% померлих можуть бути випадками недовиявлених летальних випадків ковіду.
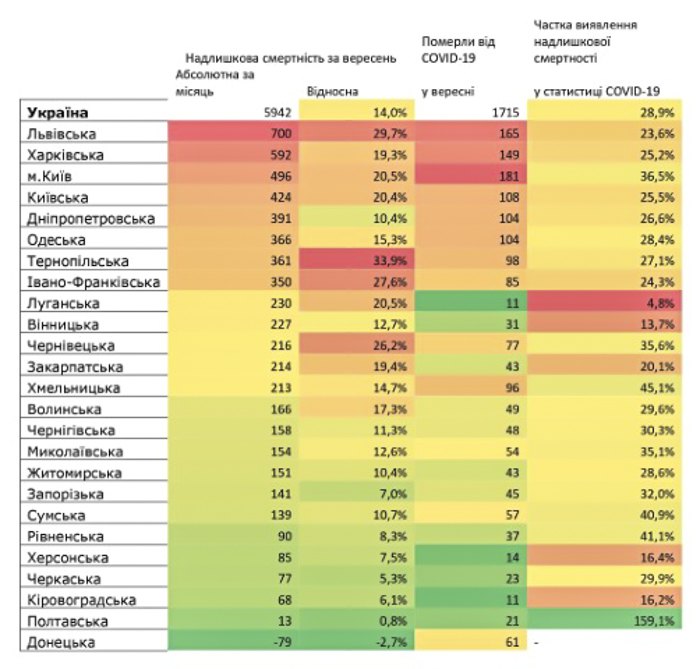
Особливо виразно це стосується регіонів, де й так зафіксована висока смертність від ковіду. Загалом можна припустити, що на 13 січня насправді померло не 20 тисяч осіб, а 40-50 тисяч.
― Цей коефіцієнт змінюється, ― додає Ігор Бровченко. ― Зараз відсоток недовиявлених випадків по-трошки зменшується.
Дані для моделювання група щодня отримує від ЦГЗ ― для кожного окремого випадку відомо дату звернення, госпіталізації, одужання, тестування, вік, місце проживання, чи є медичним працівником. Загалом близько 30 деперсоналізованих параметрів. Даних про контактних осіб в Україні не збирають.
― Проблема в тому, що інформація про перебіг пандемії змінюється ретроспективно, ― пояснює Ігор Бровченко. ― Інформація на щоденних брифінгах МОЗ не показує картину попереднього дня. Наприклад, кажуть, що 6 тисяч осіб одужали, і це не означає, що вони одужали вчора ― хтось одужав дійсно в переддень, хтось тиждень тому, хтось місяць тому. Бувають затримки і два місяці. Тож ми створюємо розподіл: наприклад, 50% одужали протягом минулого тижня, а ще 20% ― одужали більше місяця тому. Така затримка з одужавшими природна ― коли людина здорова, вона не поспішає знову робити тест, а це не поспішають вносити в базу.
Такі ж суттєві затримки з кількістю нових випадків захворювання і смертей. Найгірше, що ці затримки нерегулярні, тож це заважає точним розрахункам. Наприклад, на початку грудня публікували інформацію про 15-16 тисяч інфікованих на день, проте насправді за весь час пандемії реально щодня не виявляли більше 14 тисяч інфікованих. Цифра була більшою через накопичення неоприлюднених результатів або ж непроведених тестів. В НСЗУ створили дашборд, де можна відслідковувати дійсну кількість хворих щодня. Також проблема в окремих регіонах ― публікують дані нерегулярно, тижнями могло не бути жодної інформації і, за словами Ігора Бровченка, інколи це «повний безлад».
Канада використовує отримані моделі для створення політики боротьби з ковід ― Агентство громадського здоров'я створило мережу моделей, куди входять федеральні, провінційні, територіальні та універсальні моделі. Оцінюють прогнози захворювання та смертності й динаміку розвитку пандемії, на яку впливає «поведінка» вірусу та карантинні заходи. Цей підхід є затвердженим і відкритим.

Натомість, на чому базуються рішення та пропозиції українського МОЗ, сказати складно ― Ігор Бровченко не знає, чи використовують звіти групи з математичного моделювання. Їх щотижня передають офіційними листами в ЦГЗ та РНБО ще до оприлюднення на сайті НАНУ, також даними цікавиться СБУ. МОЗ отримує дані від ЦГЗ. Проте від міністерства немає зворотного зв’язку, коментарів чи уточнень. Ігор Бровченко кілька разів бачив у новинах, що Кабінет міністрів на брифінгах оприлюднює їхні результати, проте чи їх використовують для прийняття рішень ― йому невідомо.
Офіційно в Україні 13 січня виявили 6409 нових інфікованих SARS-CoV-2. Проте Ігор Бровченко каже, що цю цифру треба множити на 4-12.
― Так, це широкий діапазон, ― коментує вчений, ― але складно сказати точніше. Коефіцієнт по надлишковій смертності становить 3, а по летальності ― приблизно 3-4 (з розрахунку на те, що дослідження показують: 0,3%-0,5% випадків закінчуються летально). Таким чином щоденну цифру треба множити на 6-8, але через велику похибку я й кажу 4-12.
Тож можна припустити, що реально 13 січня захворіли від 25 до 65 тисяч людей. Ігор Бровченко вважає: якщо найвищі цифри правдиві, то можна припустити, що вже перехворіло більше чверті населення України і цього достатньо, щоб почав розвиватися хоча б незначний колективний імунітет. Це ― одна з гіпотез зниження кількості щоденних виявлених випадків.
Ігор Бровченко вважає, що нижчі щоденні цифри дійсно можуть свідчити про повільний спад пандемії. Він пояснює:
― Коли епідемія розвивалася з серпня по грудень, кількість щоденних нових випадків подвоювалася приблизно раз на місяць. Таким чином ми дійшли до 14 тисяч на день. З початку грудня почався зворотній процес приблизно в тому ж темпі, який насправді є дуже повільним для епідемії. Суперечки про те, чи причина цьому менша кількість тестів чи тестують менше через меншу кількість звернень схожі на суперечки про курку і яйце. Просто дивлячись на ці дві цифри неможливо сказати, що є причиною, а що наслідком. Тож треба дивитися на додаткові параметри.

Таким параметром є відсоток позитивних тестів ― якби кількість тестів зменшували зі штучних причин, він зростав би. Наразі ж він повільно спадає з 32% до 26%, хоча це значення досі є високим.
― Я по своєму оточенню спостерігаю, що до епідемії почали ставитися більш серйозно ― більше людей правильно носить маски, бо в багатьох хворіють знайомі, ― говорить Ігор Бровченко. ― Це теж може бути фактором, так само, як і теплий грудень. Але це тільки гіпотези. Так само складно сказати, як і які рішення уряду впливали на перебіг епідемії. Досліджень у нас не проводили, не встановлювали, хто де заразився ― у школі, ресторані чи магазині. В інших країнах дані різняться й мають великі похибки.
Спад нібито почався після впровадження «карантину вихідного дня», проте і після його скасування продовжився. Тож вирізнити окремий фактор неможливо.
― Не можна сказати, що рішення про карантин ні на чому не базуються, ― говорить Ігор Бровченко. ― Адже головна мета ― зменшити кількість контактів між людьми. Грубо кажучи, закриваючи будь-що, ми хоча б трохи її зменшуємо. Проте наскільки адекватні вжиті заходи і результат ― інше питання.






