Які основні недоліки має українська система реабілітації?
Вона побудована за радянським принципом. Тобто в центрі реабілітаційного процесу не стоїть людина. Якщо ми хочемо реабілітувати особу з інсультом, то маємо розуміти, що вона може бути паралізованою, мати проблеми з мовою, координацією, пам’яттю. І ми маємо допомагати людині не відповідно до хвороби, а до функціональних розладів. Людей треба вчити не лише рухатися та розмовляти, а й користуватися зубною щіткою, готувати їсти. Чи може це зробити лікар? Ні. Для цього потрібні різні фахівці. Уявіть собі пацієнта, якому спротезували кульшовий суглоб. Навчити його ходити – справа не травматолога, окремого фахівця. Більше того, щоби особа не боялася ступати на прооперовану ногу, потрібно, щоб з нею працював психолог. В ідеалі – ще до операції пацієнту мали б пояснити, що на нього чекає. Це і є справжньою реабілітацією. В Україні ж реабілітація виглядає як медикаментозне лікування, яке не відновлює функцій пацієнта. Ми прагнемо, щоб реабілітація досягала конкретних цілей, з урахуванням оточення людини - щоб потім квартира не стала тюрмою для особи на візку. Нам не вистачає пацієнтоцентричності, цілеспрямованості, професіоналів, і, звичайно, нової філософії реабілітації.
Нова філософія реабілітації неможлива без зміни форми сприйняття інвалідності.
Повністю згоден. Зараз суспільство і система охорони здоров’я базується на системі медичної моделі – називає людей такими, що мають «обмеження життєдіяльності». Тобто є поділ на хворих і здорових, на лікаря і пацієнта. Світ перейшов до біопсихосоціальної моделі, де в центрі стоїть людина: коли проблемою є не те, що вона не може ходити, а те, що суспільство не може забезпечити їй візок і безбар’єрне пересування. За кордоном на вулиці можна побачити людей з інвалідністю. В Україні ж вони не виходять з дому, бо мають не лише фізичні, а й психологічні перепони. Зміна моделі сприйняття інвалідності – проблема не лише охорони здоров’я, але й суспільства.

Як це можна змінити?
Модель включення людей з інвалідністю у загальний простір дозволить розбудувати суспільство. Можна як приклад взяти центр «Емаус» при колегіумі Українського католицького університету. Фактично в гуртожитку на першому поверсі знаходиться територія, де живуть особи з «обмеженням життєдіяльності», які долучені до всіх заходів спільноти університету.
Спроби включити людей з інвалідністю у робочий процес ніби і є, але вони не працюють: за законом, 5% працівників мають мати інвалідність. Але це відбувається суто формально: шукають інвалідів, реєструють їх як працівників, але ті, насправді, не мають у компанії ніяких обов'язків.
Проектами з включення дітей з інвалідністю до суспільного життя займається міністерство освіти. Йдеться про інклюзивні школи.
Як залучити дорослих — питання до вирішення. Глобально потрібно ввести нових професіоналів реабілітації. Українська медицина чітко поділена на лікарів і медсестер. Але відновлення функцій залежить не від лікаря, а від тренувань, які мають відбуватися за певною програмою. До піаніста з поламаною рукою і будівельника з такою ж травмою потрібен різний підхід. Отут між лікарями та медсестрами з’являється нова категорія фахівців.

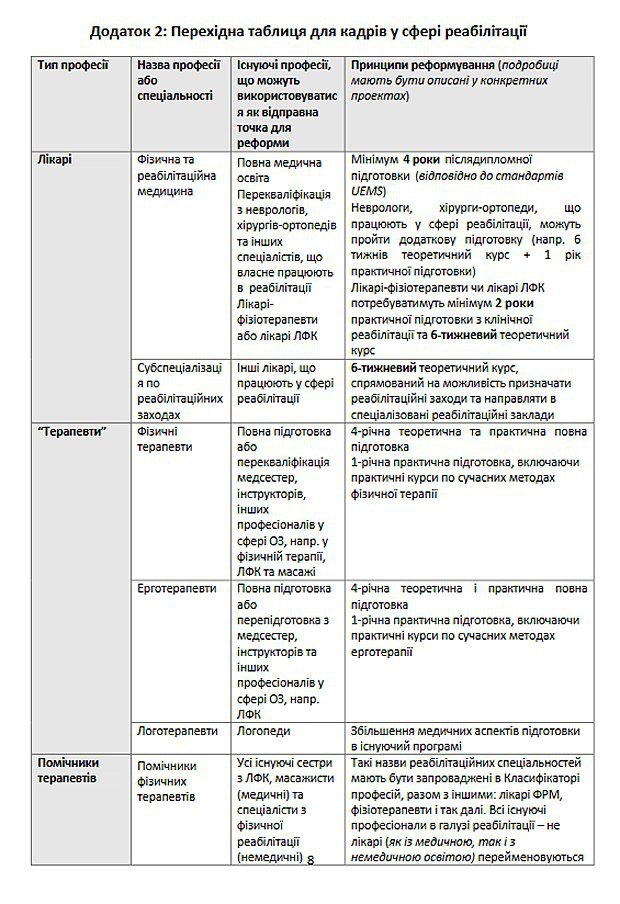
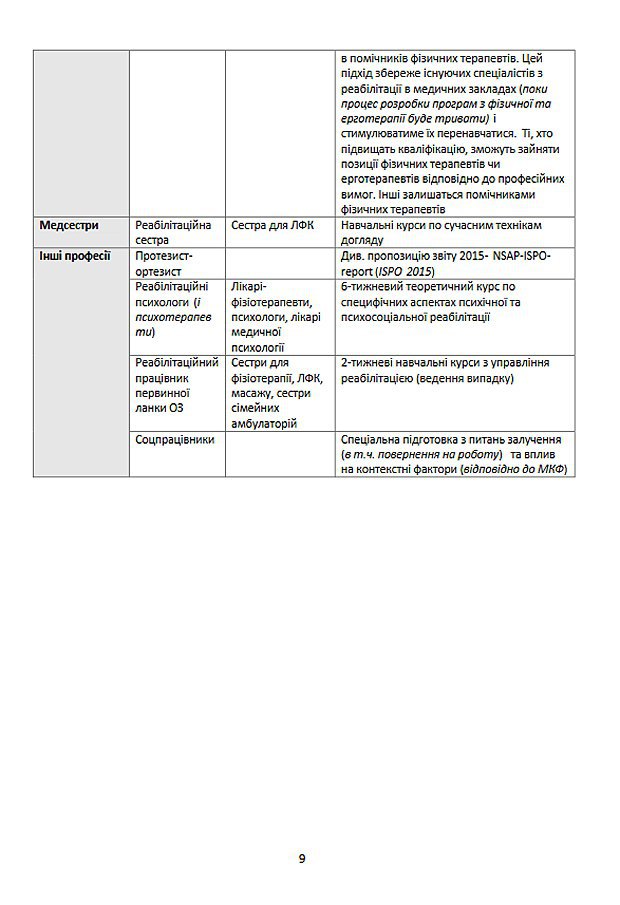
Юридично перехід до нової реабілітаційної кваліфікації вже відбувся. У листопаді у систему охорону здоров’я було введено нових фахівців: «лікаря фізичної та реабілітаційної медицини», «ерготерапевта» та «фізичного терапевта». Поясніть, які повноваження матиме кожен із них?
Ми будемо називати їх «функціональними спеціалістами», які роблять обстеження та складають план терапії. За кордоном «терапевт» - це фахівець з функціональної реабілітації, а у нас – лікар поліклініки, який призначає пігулки. Чи є в нас фізіотерапевт? Звісно. Але у нас це лікарі, які отримують кваліфікацію за 3 місяці та призначають електрофорез чи парафінотерапію, а за кордоном це – фахівці, які займаються відновленням рухів.
Фізичний терапевт навчить грубої моторики: сідати, стояти, ходити. Ерготерапевт допоможе з повсякденним навичкам. Він займається не лише відновленням робочих функцій, а й влаштовує дозвілля та повсякденну активність: вчить, як ходити у ванну, користуватися зубною щіткою, як переобладнати кімнату після травми, прорахувати рухи конкретної дії.
Лікарі фізичної реабілітації мають навчатися 4 роки після здобуття диплома лікаря. Ці категорії фахівців перестають бути суто медичними працівниками: вони можуть працювати в соціальній, освітній, фізкультурній галузях. Діяльність цих фахівців має бути скоординована. Наприклад, пацієнт з травмою хоче взяти горнятко з молоком. Лікар має зрозуміти, чи можна йому це робити за показниками здоров’я. Фізичний терапевт має знати, чи може людина підняти руку, захопити чашку, потягнути її до себе і не впасти. Ерготерапевт має розуміти, нащо людині ця дія (пацієнт має усвідомити, що він питиме, що там з’явиться молоко). Соцпрацівник організує доставку молока. Робота з психологом дасть можливість отримати задоволення від процесу пиття. Ось як це має працювати. Нейрохірурги і травматологи мають очолювати команду і нести відповідальність за процес, але вони мають бути в операційній, а не вчити рухам.

У 2016 році відкрилася Школа реабілітаційної медицини Українського католицького університету, у якій ви займаєте посаду академічного директора. Яку кваліфікацію отримають випускники магістерської програми?
Вони будуть фахівцями з фізичної терапії та ерготерапії. Це дві окремі магістерські програми.
Це станеться вперше в Україні?
До цього ніхто не готував ерготерапевтів. Фізичних терапевтів готують й інші університети, але наша програма побудована відповідно до вимог закордонних організацій.
Чи хтось іще в Україні планує вчити ерготерапевтів?
Щоб програма була визнана міжнародними організаціями, спеціальні предмети мають викладати сертифіковані фахівці ерготерапії. В Україні їх два. Тому ми плануємо підготувати вчителів, які будуть вчити інших.
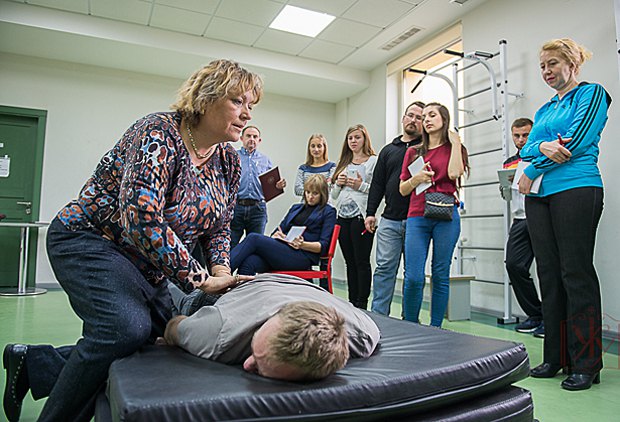
«До санаторіїв повинні долучитися реабілітологи, які і мають отримувати державне фінансування»
У дитячих реабілітаційних центрах я часто спостерігаю, як діти, особливо з церебральним паралічем, плачуть від болю. Мами стоять біля них і не приходять на допомогу, бо вважають, що біль – ознака активної реабілітації. Чи можливий біль у процесі відновлення функцій?
Питання справді важливе. Коли ми працюємо з ортопедичними проблемами, то там біль можливий. В нейрореабілітації, де проблема з нервами та м’язами, не може бути болю. Все просто: біль збільшує спастичність. Тобто чим більше болю, тим більше спазм і менше функціоналу. Про це говорить і Всесвітня Федерація Нейрореабілітації. Дитяча реабілітація має бути постійною, бо організм росте. Якщо ж ми даємо активне навантаження і отримуємо певний результат, а потім припиняємо тренування, наші зусилля йдуть на марне.
Реабілітація – це про санаторії?
Післярадянська традиція, звичайно, ототожнює реабілітацію з санаторно-курортним лікуванням. Ми маємо виходити з цілей, які можуть бути досягнуті пацієнтом після санаторного лікування. У Європі також є санаторне лікування, але страхові компанії фінансують перебування у них лише у випадку, якщо це приносить результати. Вимикати від живлення дуже розвинену мережу санаторно-курортних закладів в Україні нелогічно. Прибалти, наприклад, імплементували в санаторно-курортне середовище мультидисциплінарні бригади. Тепер їх заклади виконують функцію підгострої реабілітації. До санаторіїв повинна долучитися команда реабілітологів, які і мають отримувати державне фінансування. Послуги ж можуть бути надані будь-кому за власний кошт.

«МСЕК мають замінити страхові компанії»
Люди з інвалідністю постійно заявляють про те, що проходження медико-соціальної експертної комісії (МСЕК) для них – певна форма приниження, суто формальна процедура, що індивідуальний процес реабілітації (ІПР) зовсім не індивідуальний і не впливає на відновлення функцій, а групи інвалідності не завжди відповідають реальному стану здоров’я. Які плани МОЗ щодо зміни МСЕК та ІПР?
Тут ситуація дуже специфічна. По-перше, згідно з чинним законодавством, до МСЕК потрапляють ті, хто отримали усі можливі та неможливі засоби реабілітації та здобули незворотн порушення свого стану здоров’я. МСЕКи, умовно кажучи, констатують, що проблема відбулася і має бути компенсована. В реабілітації є два головні напрямки: відновний і компенсаторний (коли функції дуже повільно відновлюються, або зовсім невідновні, а значить потребують компенсування). Відповідно до законодавства, МСЕК мала би констатувати необхідність у компенсаторній стратегії. Але у нас дуже багато питань щодо контакту лікарів комісії з хворими – він не тривалий. Ми маємо розуміти головне: оцінка функціональних порушень і у МСЕК, і в інших галузях медицини, не проводиться відповідно до сучасних закордонних принципів. Людина з хворобою Паркінсона - невиліковна. Спочатку вона живе з невеликим тремтінням, а потім їй стає важко ходити. У наших документах – це просто пацієнт з хворобою Паркінсона на всіх етапах життя. Але ж у неї різний функціонал. Тобто ми знову повертаємось до медичної моделі.
Ми хочемо, щоб через певний час МСЕК була змінена страховими компаніями, які б взяли на себе функцію призначення певних пільг, компенсацій, засобів обладнання навколишнього середовища
У комісіях мають бути фахівці, які розуміють питання функціональних порушень, до них мають долучитися ерготерапевти. Проходження комісії, звичайно, неприємне для пацієнтів. Але в будь-якому разі їх функціональний діагноз має бути оцінений. Я не виправдовую МСЕКи, а говорю про системність вирішення проблеми.

Чи залишиться поділ на групи інвалідності?
Коли ВООЗ чи ООН запитує нас про «disability statistics» (обмеження можливостей, - авт..), то ми можемо надати лише статистику інвалідності. Але «disability» та інвалідність – принципово різні речі у нашому та закордонному розумінні. «Disability» по зору може бути, якщо особа є незрячою або має короткозорість. Якщо я ношу окуляри, то певною мірою це вже значить, що я маю «обмеження життєдіяльності». А далі відбувається те, що виходить за межі і охорони здоров’я, і медицини. Україна, на відміну від, скажімо, Саудівської Аравії, не має потенціалу для того, щоб компенсувати вартість окулярів. Тобто питання щодо груп інвалідності – внутрішнє, і нам ще належить зрозуміти, у якому обсязі ми можемо компенсувати послуги.
В МОЗ це вже обговорювали?
Чинне законодавство щодо груп інвалідності має змінитися, але після того, як ми офіційно матимемо нову філософію реабілітації. Для цього має бути впроваджена міжнародна класифікація.
Міністерство офіційно ініціювало впровадження Міжнародної класифікації функціонування, обмеження життєдіяльності та здоров’я (МКФ) в українську реабілітацію. Чим вона відрізнятиметься від чинної класифікації?
Чинне законодавство побудоване на так званій Міжнародній класифікації порушень. Вона була запропонована у 1989 році, але не була затверджена Всесвітньою організацією охорони здоров’я. Від 2001 року в світі існує міжнародна класифікація функціонування обмеженої життєдіяльності та здоров’я, на якій і будується система реабілітації. 15 грудня 2016 року Уляна Супрун підписала окреме доручення щодо впровадження цієї класифікації. Представники ВООЗ проведуть тренінги з класифікації для українських фахівців. На першому етапі їм розкажуть, що це, на другому – як цим користуватися.
Поясніть, як працюватиме Класифікація функціонування?
До реабілітації долучається система використання уніфікованих оціночних шкал. Візьмемо неврологію: діагноз «парез» – паралізація половини тіла. Якими термінами буде оперувати невролог? Легкий парез, помірний, важкий, або плегія (коли рухів зовсім немає). Але тепер треба буде порахувати рухи в кожному м’язі в усіх сегментах кінцівки, бо їх функціонал може відрізнятися.

Коли буде впроваджено нову класифікацію?
Деякі неврологічні відділення використовують ці шкали на базовому рівні вже зараз. Але це відбувається неофіційно. Потрібно ввести шкали у обов’язковий перелік медичної документації та навчити ними правильно користуватися. Упродовж 2-х тижнів ВООЗ допоможе нам з форматом тренінгів. До кінця весни ми плануємо їх провести. Паралельно будемо готувати впровадження шкал. Перший етап процесу може зайняти рік.
«Альтернативний законопроект знаходиться на опрацюванні в Комітеті у справах ветеранів»
Навесні 2016 року ви, разом із в.о. міністра Уляною Супрун, її заступницею Оксаною Сивак, розкритикували законопроект Ірини Сисоєнко про попередження інвалідності та систему реабілітації в Україні №4458. За вашими словами, документ містив 50 статей, 45 з яких були статтями старого Закону "Про реабілітацію інвалідів", а зміст самого закону не передбачав реформи. Ви запропонували альтернативний законопроект, але від вересня про його долю не чути. На якому етапі робота над законопроектом?
Альтернативний законопроект знаходиться на опрацюванні в Комітеті у справах ветеранів та людей з інвалідністю. Його розглядають депутати. Але він ще не зареєстрований. Думаю, це станеться за місяць.
Хто писав законопроект?
Група авторів. Співавторами альтернативного законопроекту є заступники міністрів, фахівці галузі. Поки ми не будемо їх називати.

Наскільки швидко його можуть прийняти?
Чинний закон про реабілітацію інваліді був прийнятий у 2005 році. Для України це була революція. Приймали його упродовж року. Сподіваємося, зараз все станеться швидше. Головне, щоб депутати розуміли необхідність його прийняття.
Чи показували ви проект закону профільному Комітету з питань охорони здоров'я?
Вони його ще не бачили.
У такому разі, які зміни до реабілітації відбуваються на законодавчому рівні зараз?
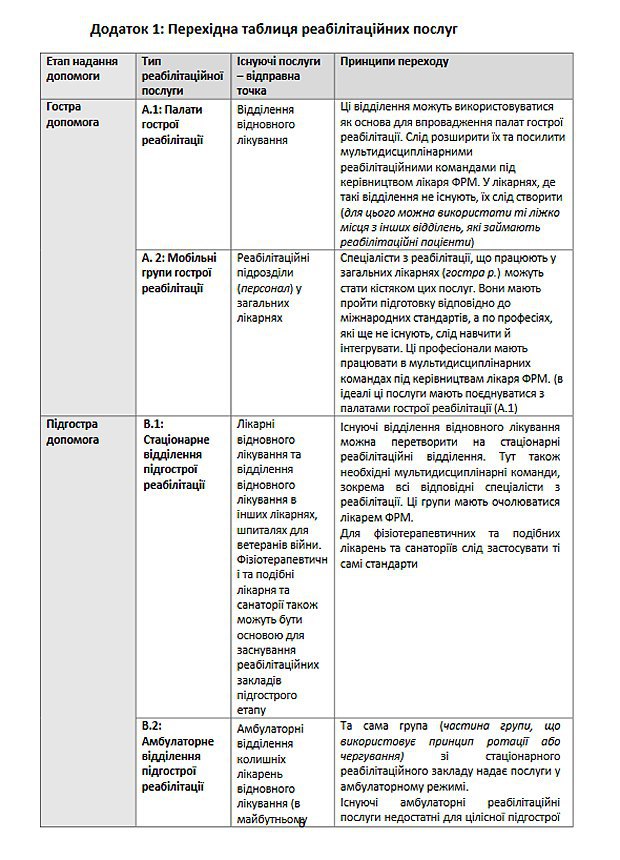
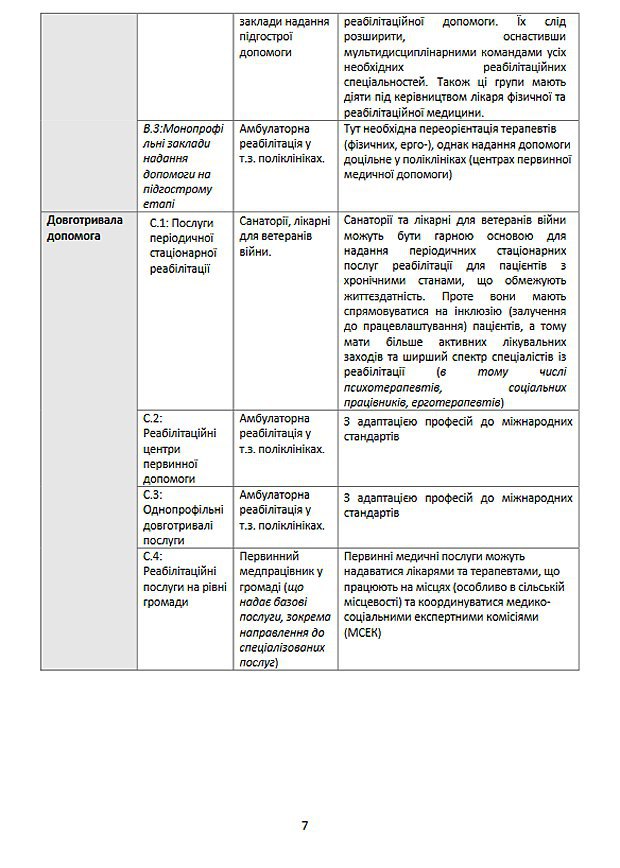
У грудні 2015 року Україну відвідала місія ВООЗ з оцінки системи реабілітації. Вони бачили наші реабілітаційні заклади без прикрас: відвідали підгостре відділення, ознайомилися з роботою МСЕК, регіональних відділів соцзабезпечення. Вони побачили, що немає ніякої персоналізації послуг. Нам запропонували дорожну карту: як перетворити діючі заклади охорони здоров’я різного рівня на реабілітаційні (Перехідну таблицю реабілітаційних послуг можна переглянути нижче. - авт.). Саме ці зміні ми і готуємо.
До цього часу посаду Головного позаштатного реабілітолога МОЗ обіймав дитячий реабілітолог Володимир Козявкін. Факт вашого призначення не задовольнив деяких народних депутатів: вони звернулися до голови Комітету з питань охорони здоров'я Ольги Богомолець з проханням перевірити ваше призначення на корупційну складову. Що ви про це скажете?
Метою Міністерства охорони здоров’я є забезпечення системних змін на рівні країни. Тобто не йдеться про використання єдиної методики для будь-якого напрямку реабілітації. Пан Козявкін, справді, - дуже великий фахівець у реабілітації дітей з ДЦП. Але є питання до того, як це можна імплементувати на всю країну. Мене запросили, аби розвивати реабілітацію більш системно.
Чи говорили ви з депутатами?
Ми мали спілкування з деякими. І вони навіть нас підтримали.
Перехідна таблиця реабілітаційних послуг та перехідна таблиця для кадрів ініційована бюро ВООЗ в Україні, дорадчою групою з питань реабілітації, Міжнародною спілкою фізичної та реабілітаційної медицин.